
今年接種流感,孕婦享公費!
 作者:文/李藹芬
採訪諮詢/周產期醫學會祕書長暨台大醫院產科主任徐明洸•林口長庚醫院兒童感染科教授黃玉成 作者:文/李藹芬
採訪諮詢/周產期醫學會祕書長暨台大醫院產科主任徐明洸•林口長庚醫院兒童感染科教授黃玉成
孕婦的健康需要更多的守護!因此,今年10月開打的流感疫苗,疾病管制署正式把孕婦列為公費流感疫苗的接種對象,身為孕婦的你,為了自身健康,也為胎兒健康,請不要讓這份公費施打流感疫苗的權益睡著了!
每年10月1日起,是流感疫苗開打的日期,但今年與往常不一樣的是,疾病管制署將孕婦列為公費流感疫苗的接種對象!往年,一直有不少孕婦對於接種流感疫苗存有疑問,然而,此次受訪的兩位醫師都表示,「世界衛生組織與美國疾病管制局已於2011年明確指出,孕婦應是接種流感疫苗的第一優先族群」。
是否只有台灣的孕婦對於接種流感疫苗不甚積極?周產期醫學會祕書長暨台大醫院婦產部產科主任徐明洸表示,「過去因為資訊不明顯,許多臨床醫師,對於孕期接種疫苗多抱持保守心態,直到美國CDC大力提倡及世界衛生組織建議孕期可接種非活性疫苗,才逐漸修改原先的保守態度」。
當然,不可否認,歷經2009年的H1N1全美流感大流行,孕婦染病的罹病率及死亡率都比非懷孕婦女高許多,令人不能忽略孕期罹患流感的嚴重性。
懷孕時免疫功能會下降,加上心臟以及呼吸系統的改變,因此,懷孕會增加流行性感冒的併發症和死亡率。以往關於流行性感冒的研究就發現,孕婦感染流行性感冒併發肺炎的機會和死亡率都比一般人高,也會增加胎兒的死亡率和流產率。林口長庚醫院兒童感染科主任黃玉成指出,2009年H1N1大流行,美國研究發現,孕婦雖占美國總人口數的1%,但孕婦感染人數卻占感染總人數的5%;而2009年下半年台灣感染H1N1的案例不算少,更能了解孕期感染流感對孕婦與胎兒的影響程度,在15∼49歲孕齡婦女中:
-
孕期婦女感染流感併發重症的比例比非孕期感染多2.68倍。
-
非孕期婦女每10萬人有2.22人併發重症;孕婦則為每10萬人有5.94人併發重症。
-
孕期感染併發重症者10例中,有3例造成死亡,死亡率為30%;非孕期有130例,5例死亡,死亡率不及5%。
黃玉成醫師補充,「根據研究發現,孕婦感染流感發生急性心肺疾病、住院率及死亡率,比一般婦女的風險高」。
母體胎兒同受影響
為何孕期染上流感對孕婦有如此嚴重的影響?首先,最令孕婦擔心的莫過於「吃藥會影響胎兒」,縱然身體感到諸多不適,也多不願吃藥。然而,孕媽咪因為擔心對胎兒有不良影響而不吃藥,卻往往讓自身陷於更大的危險中,徐明洸祕書長指出,「流行性感冒與一般感冒不同」,一般感冒偶有發燒、打噴嚏、鼻塞、咳嗽、肌肉痠痛,正常狀況下,這些症狀在兩三天後多會緩解。不過,流感會伴隨持續高燒、呼吸困難、血痰、胸痛、發紺、意識改變及低血壓等較為嚴重的症狀。他提醒,「孕婦一旦出現上述等嚴重類流感症狀,就要直接至大醫院就醫,千萬不要拖,以免引發肺炎、心肌炎、腦炎等重度合併症。如果不積極治療,病況有可能快速惡化,甚至死亡」。
 徐明洸祕書長分享了令他印象深刻的案例,那是一位妊娠35週的孕婦,門診時,孕婦自訴已經燒了超過48小時,徐明洸祕書長一看,孕婦已經出現了呼吸急促的現象,要她立刻轉去急診,還特別讓孕婦坐輪椅,請家屬用最快速度將孕婦推去急診室。從門診的診療室出發,才剛到急診室,孕婦就已經快要呼吸衰竭了。接下來,緊急插管,給予氧氣,終於稍微穩定。這時照X光檢查,發現肺部已有大面積浸潤現象,因擔心胎兒有缺氧問題,當下決定進行緊急剖腹產,先讓胎兒出來,再讓媽媽接受治療。所幸,最後,大人小孩的寶貴生命都得以保住!其間病情惡化的速度,有如以往的SARS一般,孕婦不得不慎。 徐明洸祕書長分享了令他印象深刻的案例,那是一位妊娠35週的孕婦,門診時,孕婦自訴已經燒了超過48小時,徐明洸祕書長一看,孕婦已經出現了呼吸急促的現象,要她立刻轉去急診,還特別讓孕婦坐輪椅,請家屬用最快速度將孕婦推去急診室。從門診的診療室出發,才剛到急診室,孕婦就已經快要呼吸衰竭了。接下來,緊急插管,給予氧氣,終於稍微穩定。這時照X光檢查,發現肺部已有大面積浸潤現象,因擔心胎兒有缺氧問題,當下決定進行緊急剖腹產,先讓胎兒出來,再讓媽媽接受治療。所幸,最後,大人小孩的寶貴生命都得以保住!其間病情惡化的速度,有如以往的SARS一般,孕婦不得不慎。
徐明洸祕書長表示,染上流感的患者,有的病情嚴重需要住院,有的必須送進加護病房,有的甚至因此死亡,「雖然孕婦與一般人感染流感的機率相同,但孕期的母體免疫力較差,心肺功能也較差,必然降低對疾病的抵抗能力,因此一旦染上,症狀會隨著妊娠週數增加而變嚴重」。
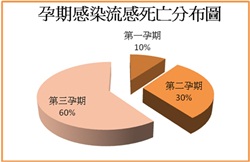
他針對孕期因流感而死亡的相關數據佐證:週數愈大,罹病的危險性也愈大,60%的孕婦死亡都發生在大週數(如附圖)。
感染流感不只對孕婦有影響,流感病毒可能會增加胎兒發生先天性異常的機會,徐明洸祕書長指出,「可分為構造異常與發育異常來看,如果感染發生在妊娠14週內,就要擔心胎兒先天異常的機會增加,因為此階段正是器官構造發育的時候,舉凡先天性心臟病、唇顎裂、神經管缺損及肢體異常等構造異常的比例相對較高;若是發生在第二、第三孕期,可能有子宮生長遲滯、流產或早產,甚至有胎死腹中的情況出現」。
藥物治療方式
孕期感染流感,適合接受藥物治療嗎?徐明洸祕書長強調,「孕婦若有感冒症狀、又伴隨持續發高燒、呼吸急促等重度症狀時,應立即就醫,立刻接受治療,也不需等快篩的結果,避免因等待檢驗結果而延誤治療的時機」,他進一步指出,「有症狀時,應儘速在48小時內接受治療。此類藥物目前有兩種選擇,一種是吸入性的瑞樂沙(Relenza),另一種是口服的克流感(Tamiflu),但兩者的藥理作用都相同」。
他說,克流感1顆75毫克,每天2顆(早晚各一顆)服用5天,共計10顆;而瑞樂沙則是每次吸兩口,每天吸2次,一共吸5天」;若是預防性使用克流感的話,則是一天1顆,連續服用7天。萬一病況嚴重,出現呼吸衰竭,則需要進加護病房,「視嚴重程度給予支持性治療」。
克流感與瑞
樂沙在懷孕藥物分級屬於C級,即在動物有致畸胎或死胎危險,但在人體沒發現問題,雖然懷孕時使用對胎兒的安全性資料仍不足,但在經過評估後,認為使用藥物帶來的好處大於對胎兒造成的風險,仍可使用此藥物。徐明洸祕書長表示,「臨床上,這兩種藥物的使用機率高,安全性高,請孕媽咪配合醫囑用藥才好」。目前以上兩種藥物使用在孕婦,以克流感使用經驗較多。
回顧•2009年孕婦染H1N1事件
當時通報疾病管制署的住院(重症)案例中,有三位孕婦,命運各不相同,卻都令人不捨:
-
首例的死亡孕婦是彰化一位越南籍23歲媽媽,24週染病,接受插管治療,27週時以自然產生下800多公克的寶寶,兩天後,不幸過世。
-
一位居住高雄地區的25歲孕婦,以葉克膜搶救成功戰勝病魔,但6個月大的胎兒卻胎死腹中而引產。
-
一名台東縣23歲、懷胎8個月的孕婦,擔心服藥傷害胎兒,拒絕吃藥,導致病程快速惡化,從發病至死亡僅6天,造成一屍兩命的憾事。
接種疫苗預防感染
「預防重於治療」,與其感染流感後,擔心治療是否會影響胎兒,不如事先做好預防。黃玉成醫師指出,「孕婦接種流感疫苗,不僅可以保護自己,產生的抗體會透過胎盤傳給胎兒,保護6個月以下的新生兒」,可說是「一人打針,兩人受益」。他補充,臨床研究證實孕婦接種流感疫苗,可減少40%∼63%的住院機率;有效降低小於6個月嬰幼兒63%的感染機率,並同時降低早產、低出生體重兒的發生率及嬰幼兒住院率,根據國外研究,可減少10%∼20%的早產,連帶地,因早產而衍生的問題也隨之降低;值得一提的是,新生兒可由母乳持續得到免疫保護。
黃玉成醫師提醒,「小於6個月以下的寶寶還不能接種流感疫苗,如果媽媽在孕期有接種的話,所產生的抗體可延續到這段期間,繼續保護寶寶以降低受感染流感的風險」。他強調,「否則萬一6個月以下的寶寶罹患流感,病情相對嚴重,住進加護病房的機會較高」。
建議妊娠滿14週後接種
 至於孕媽咪最擔心的事,莫過於「接種流感疫苗後是否容易增加流產機會?」黃玉成醫師指出,根據2009年H1N1疫苗接種統計資料來看,有2.3%的人出現流產,對照正常孕婦即使不接種疫苗,在孕期中也會約有12.8%的自然流產率,相對低很多。事實上,孕婦在接種疫苗後,出現流產或死胎的結果,並不能與接種疫苗引起的副作用直接畫上等號。 至於孕媽咪最擔心的事,莫過於「接種流感疫苗後是否容易增加流產機會?」黃玉成醫師指出,根據2009年H1N1疫苗接種統計資料來看,有2.3%的人出現流產,對照正常孕婦即使不接種疫苗,在孕期中也會約有12.8%的自然流產率,相對低很多。事實上,孕婦在接種疫苗後,出現流產或死胎的結果,並不能與接種疫苗引起的副作用直接畫上等號。
徐明洸醫師表示,「妊娠週數還小的孕婦若對於接種疫苗仍有疑慮的話,建議等到懷孕滿14週後再行接種」。他說,疾病管制署會監測全年的流感疫情,疫情較為嚴重的期間約從每年年底開始,到隔年的第20週左右(4月底、5月初)解除,他提醒,「在流感盛行的階段,孕婦都不可輕忽自身的健康」。
接種事項提醒
由於大部分的流感疫苗使用雞胚胎蛋,做為培養、製造的原料,徐明洸祕書長提醒,「對於雞胚蛋白曾有過敏反應者,需要注意,是否適合接種疫苗,應請醫師評估」。
接種疫苗後,請在原處休息30分鐘再離開,以避免萬一嚴重過敏發作,可以即時處置。所有疫苗接種後,均有產生副作用的風險,包括注射部位肌肉疼痛、紅腫,少數人出現發燒、倦怠的輕微反應,通常於接種後的一兩天內會恢復;比較嚴重的副作用是過敏與多發性神經炎(GBS),但發生率不高。徐明洸祕書長提醒,「孕婦接種疫苗後,儘可能多休息與多喝水,若有局部痠痛、噁心、頭暈的不適,請立即就醫」。
另外,也隨時注意胎動變化,「一個鐘頭內沒有感覺到胎動的話,就要提高警覺」,明顯感到胎動減少,請儘速回婦產科就診;即使沒有特別狀況,仍建議在一個禮拜後主動回診,確認胎兒狀況,讓孕婦更加安心。徐明洸祕書長提醒,很多人以為打了疫苗就沒有感染的風險,實際上,打疫苗是一種「防禦」機制,讓身體產生免疫反應,當有一天遇上真的病毒時,免疫力就開始作用,也許仍有不適症狀,但程度會減輕,也可減少重症發生的機會。
今年,首度將孕婦納入流感疫苗公費接種的對象,建議孕媽咪主動詢問婦產科醫師,了解更多的相關資訊,為自己和胎兒做出最好的選擇!
百日咳疫苗也很重要!
2012年11月9日,根據台灣衛生署(現已升格為衛生福利部)傳染防治諮詢委員會的建議,對於孕婦建議於20週之後施打百日咳疫苗,以降低新生兒感染百日咳的機會,降低新生兒嚴重併發症的風險。為何還要建議孕婦接種百日咳疫苗?
黃玉成醫師指出,百日咳是一種古老的疾病,多數人不了解,一般醫師也不會想到此症,「通常有咳久一點的情況出現,小孩易被當氣喘,成年人則多被當做結核病」,加上診斷上的困難,因此,百日咳常難以被診斷出。他進一步說明,確診工具要靠細菌培養或多聚脢鏈反應(PCR),但百日咳菌培養不易,且大部分醫院無法進行多聚脢鏈反應(PCR)檢測;即使以血清檢驗確認也有難度。
值得注意的是,百日咳是一種具有高度傳染性的急性呼吸道疾病,這些年隨著疫苗保護力失效,國內1歲以下幼兒感染百日咳個案有逐年增加之勢,黃玉成醫師強調,「對1歲以下的嬰兒的傷害甚為嚴重,致死率也較高」,基於嬰幼兒的主要傳染者多為父母親、家人或保母,但寶寶要等到2個月大才開始接種百日咳疫苗(含在五合一疫苗中),為避免寶寶出生後到完成疫苗接種的空窗期受到感染,他建議,「用建立包覆策略的方式,即家中即將迎接小生命的家人應主動接種疫苗,以保護寶寶免於感染」。
|